Alkaptonuria – co się stanie, gdy zabraknie jednego enzymu?

Zaburzenia metaboliczne rzutują na funkcjonowanie całego organizmu. Pozornie mało istotna mutacja skutkująca niedoborem enzymu na szlaku metabolizmu tyrozynazy może skutkować powstaniem zwapnień w chrząstkach, stawach oraz naczyniach krwionośnych. Mowa o alkaptonurii – rzadkiej chorobie genetycznej, opisanej po raz pierwszy w 1902 r. przez sir Archibalda Edwarda Garroda. Jak się objawia alkaptonuria? Czy jest dziedziczona? W jaki sposób można ją leczyć?
Na czym polega alkaptonuria?
Alkaptonuria to choroba wynikająca z powstania defektu metabolizmu tyrozyny. Jest to aminokwas niezbędny do syntezowania wielu hormonów, w tym trójjodotyroniny i tyroksyny. Niedobory powodują więc zaburzenia w obrębie tarczycy (która uwalnia trójjodotyroninę i tyroksynę), to natomiast może wywołać szereg objawów związanych z zaburzeniami funkcji tego gruczołu.
Alkaptonuria jest chorobą genetyczną, wynikająca z mutacji skutkującej niedoborem 1,2-dioksygenazy homogentyzynianowej. Wada może być dziedziczona, jeśli oboje rodzice są jej nosicielami. Właśnie to powoduje nieprawidłowy metabolizm tyrozyny, w efekcie czego w tkankach nadmiernie odkłada się kwas homogentyzynowy zamiast, zostać prawidłowo przekształconym do postaci kwasu maleiloacetooctowego.
Alkaptonuria jest rzadką chorobą. Występuje z częstotliwością 1:100 000 – 1:250 000, jednak w niektórych krajach zapadalność jest większa. Ma to miejsce m.in. w przypadku Słowacji czy Dominikany, gdzie chorobę rozpoznaje się u jednej osoby na 19 000.
Jak objawia się alkaptonuria?
Wraz z gromadzeniem się kwasu homogentyzynowego w tkankach, dochodzi do uogólnionej pigmentacji tkanki łącznej (ochronoza). Wówczas chrząstki, kości i skóra przybierają ciemne zabarwienie. Podobnie kolor zmienia również mocz. Staje się szaro-brunatny po wydaleniu, to efekt reakcji kwasu homogentyzynowego z tlenem.
Ponieważ choroba jest uwarunkowana genetycznie, przez to zmieniony wygląd moczu można zaobserwować już u noworodków. Warto też przyjrzeć się wyglądowi woskowiny – u osób z alkaptonurią ma ona wyraźnie ciemniejsze zabarwienie. Nie jest pomarańczowa, ale brunatna lub brunatno-szara. Innymi objawami alkaptonurii pojawiającymi się w bardziej zaawansowanym stadium (zwykle u osób po. 30. roku życia) są:
- choroba zwyrodnieniowa stawów (artropatia ochronotyczna),
- zwapnienia w tętnicach wieńcowych,
- uszkodzenia w zastawkach serca,
- objaw Oslera (niebieski odcień twardówek),
- kamica moczowa.
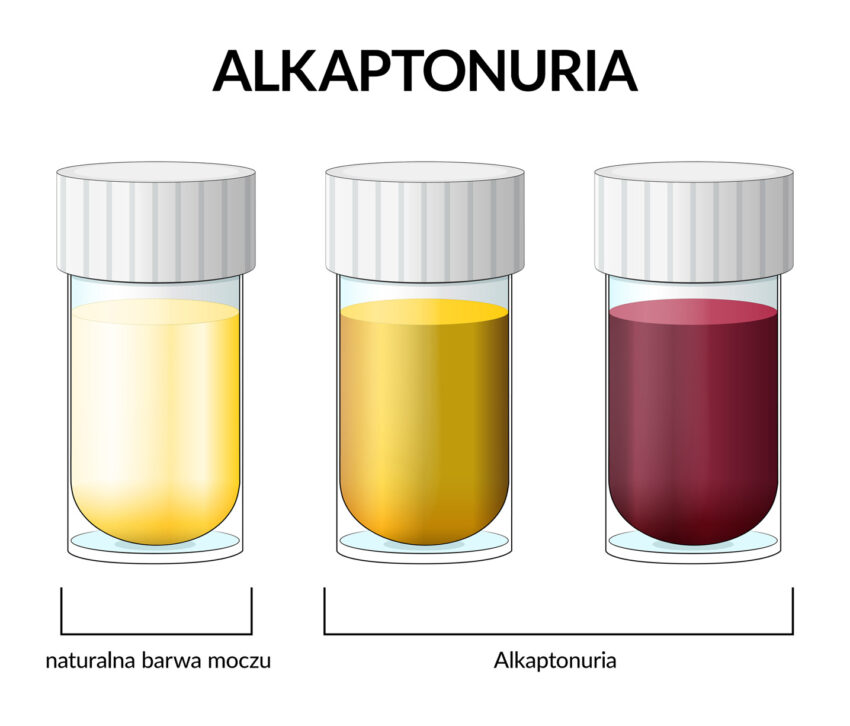
Na grafice widać, jak różni się kolor normalnego moczu od barwy uryny pacjenta chorego na alkaptonurię. Fot. Getty Images
Jak diagnozowana jest alkaptonuria?
Zwykle podstawą do rozpoczęcia diagnostyki alkaptonurii jest zmienione zabarwienie moczu już u noworodka. Rodzice zauważają, że zmoczona pieluszka ma niepokojąco ciemne zabarwienie. To skłania ich do wizyty u pediatry. Mocz zmienia odcień zarówno podczas utleniania, jak i alkalizacji (zmiany odczynu na zasadowy).
Potwierdzeniem przypuszczeń jest przeprowadzenie reakcji moczu z 10 proc. wodorotlenkiem sodu lub wodorotlenkiem potasu albo roztworem Fehlinga (wykorzystywany w diagnozowaniu cukrzycy). W jej wyniku mocz przybiera u osoby chorej ciemny lub wręcz czarny kolor (w zależności od ilości zawartego w nim kwasu homogentyzynowego).
Lekarz może też zlecić wykonanie oznaczenia obecności kwasu homogentyzynowego w moczu oraz wykonanie testu genetycznego wykrywającego mutację HGD. Dzięki postawieniu diagnozy możliwe jest wdrożenie odpowiedniego postępowania, które pozwoli uniknąć poważnych następstw nieleczonej alkaptonurii. U starszych pacjentów konieczne może być przeprowadzenie diagnostyki obrazowej, aby ocenić skalę powstałych zwapnień w chrząstkach i kościach.
Jak przebiega leczenie alkaptonurii?
Leczenie alkaptonurii polega na łagodzeniu objawów. Stosowane są wysokie dawki witaminy C z dodatkiem witamin A i E oraz selenu. Ważne jest też ograniczenie zewnętrznej podaży tyrozyny i fenyloalaniny. Znajdują się one m.in. w warzywach strączkowych orzechach, mleku i produktach mlecznych oraz jajkach. W terapii wykorzystywany jest też nityzynon, który może obniżyć poziom kwasu homogentyzynowego o nawet 95 proc.
W przypadku odczuwanego bólu kości i stawów lekarz może wdrożyć leki przeciwbólowe i przeciwzapalne (np. ibuprofen) oraz zalecić fizjoterapię. Jeśli natomiast zdiagnozuje wady w zastawkach serca bądź naczyniach krwionośnych, konieczne będzie zaplanowanie terapii kardiologicznej. Warto pamiętać o ograniczeniu sportów nadmiernie obciążających stawy. Zaplanuj więc aktywność fizyczną pod okiem fizjoterapeuty.
Bibliografia:
- Gładykowska-Rzeczycka J., Zmiany degeneracyjne kręgosłupa: podział, etiologia, patogeneza, rozpoznanie – diagnoza, Pomorania Antiqua 2016, t. 25, s. 67-82.
- Skrzypczyk P., Pańczyk-Tomaszewska M., Rzadkie postacie kamicy nerkowej, Pediatria i Medycyna Rodzinna 2019, nr 15 (1), s. 38-41.
- Strzęp J., Jedna mała mutacja, a tyle problemów – kilka słów o wybranych chorobach metabolicznych, Wszechświat 2016, t. 117, nr 4 6, s. 117-122.
Polecamy

Młodsza córka Dawida Kubackiego ma tę samą wadę genetyczną co jego żona. „Leki trzeba brać do końca życia”

Colin Farrell zebrał 2,5 mln zł dla cierpiących na rzadką i nieuleczalną chorobę. Sam pobiegnie w charytatywnym maratonie

„Choroba jest tylko niewielką częścią tego, kim jestem”. Sammy Basso zmarł w wieku 28 lat

„Pierwszy atak był dla nas zaskoczeniem, bo mój syn świetnie się rozwijał” – mówi Jolanta Kuryło, pomysłodawczyni kampanii „Uwaga – to jest napad!”
się ten artykuł?