Diabulimia – co to za choroba i jak się objawia? Konsekwencje diabulimii

Chorzy na cukrzycę typu 1 muszą regularnie przyjmować insulinę w odpowiednich dawkach. W przeciwnym razie organizm nie jest w stanie przetworzyć nadmiaru glukozy, co może doprowadzić nawet do śmierci. Niestety skutkiem stosowania insuliny jest przyrost masy ciała. Niektórzy diabetycy świadomie zaczynają manipulować jej dawkami, aby zapobiec przyrostowi wagi lub schudnąć. Zaburzenie to nazywa się diabulimią i jest niezwykle niebezpieczne, jeśli leczenie nie zostanie rozpoczęte w porę.
Diabulimia – co to za choroba?
Diabulimia jest zaburzeniem, które lekarze często stwierdzają u osób chorujących na cukrzycę insulinozależną. Najczęściej jest to cukrzyca typu I. Diabulimia u diabetyków z cukrzycą typu II zdarza się sporadycznie.
W klasyfikacji DSM V, czyli podręczniku zaburzeń psychicznych wydawanym przez Amerykańskie Towarzystwo Psychiatryczne diabulimia została ujęta w grupie niespecyficznych zaburzeń odżywiania (kod: 307.50). Natomiast w międzynarodowej klasyfikacji ICD-11 – w grupie niespecyficznych zaburzeń odżywiania lub jedzenia (kod: 6B8Z).
Nieprawidłowość ta polega na świadomym i celowym pomijaniu przyjmowania dawek insuliny, aby zapobiec przybieraniu na wadze lub zredukować masę ciała. Niestety postępowanie takie ma szereg niekorzystnych następstw dla funkcjonowania organizmu.
Konsekwencje diabulimii
Na skutek nieprzyjmowania insuliny w dawkach zaleconych przez lekarza poziom glukozy we krwi nie jest obniżany do prawidłowego poziomu. Organizm nie jest w stanie jej przetworzyć, co doprowadza do hiperglikemi (wysoki poziom cukru we krwi) aż wreszcie kwasicy ketonowej. Jest to stan, gdy na skutek niedoboru insuliny dochodzi do zaburzenia metabolizmu węglowodanów, tłuszczów i białka. Ponadto, ponieważ organizm zaczyna wydalać glukozę wraz z moczem, zaburzona zostaje zarówno gospodarka wodno-elektrolitowa, jak i kwasowo-zasadowa.
Spadek masy ciała, który obserwują u siebie osoby z diabulimią to nie efekt spalenia tkanki tłuszczowej, ale jedna z konsekwencji diurezy osmotycznej. W moczu obecna jest glukoza, której organizm nie jest w stanie samodzielnie przetworzyć przy niedostatkach insuliny. Cząsteczki glukozy absorbują wodę, stąd też chorzy na diabulimie wydalają więcej moczu.
Jeśli na tym etapie dawki insuliny nie zaczną być przyjmowane zgodnie z zaleceniem diabetologa, wówczas zmiany będą postępować i mogą doprowadzić nawet do śmierci.
Kogo dotyka diabulimia?
Ryzyko rozwoju zaburzeń odżywiania jest u chorych na cukrzycę typu 1 znacznie większe niż u osób zdrowych. Na samowolne zmniejszenie zaleconych do przyjmowania dawek insuliny decyduje się 12–40 proc. chorych. Są to przede wszystkim kobiety, w tym nastolatki, których ciało w okresie dojrzewania zmienia się, co nie zawsze jest przez nie odbierane jako normalne i korzystne dla wizerunku.
Jak objawia się diabulimia?
Diabulimia jest zaburzeniem odżywiania, a więc należy do grupy nieprawidłowości psychicznych. Sam chory może ignorować symptomy świadczące o trudnościach organizmu w przetwarzaniu glukozy. Nierzadko to najbliżsi zauważają objawy diabulimii i podejmują interwencję.
Niepokojącymi sygnałami, mogącymi świadczyć o rozwijającej się chorobie są::
- wyraźne spadki i wzrosty masy ciała,
- obsesja chorego na puncie wyglądu (zwłaszcza kształtu i masy ciała),
- stale utrzymujące się zmęczenie,
- stany depresyjne i lękowe,
- ból głowy,
- odbiegający od normy stosunek chorego do jedzenia (ukrywanie posiłku, unikane jedzenia, napadowe objadanie się produktami wysoko węglowodanowymi),
- utrzymujące się wysokie stężenie cukru we krwi (hiperglikemia),
- utrzymująca się wysoka wartości hemoglobiny glikowanej,
- zapach acetonu z ust,
- acetonowy zapach moczu,
- częstomocz.
Diagnoza i leczenie diabulimii
Diabulimia jest zaburzeniem odżywiania o podłożu psychicznym, jednak powiązana jest z cukrzycą, dlatego do diagnozy i leczenia choroby konieczne jest zaangażowanie wielu specjalistów. Poza psychiatrą lub psychoterapeutą konieczne jest zaangażowanie diabetologa oraz dietetyka.
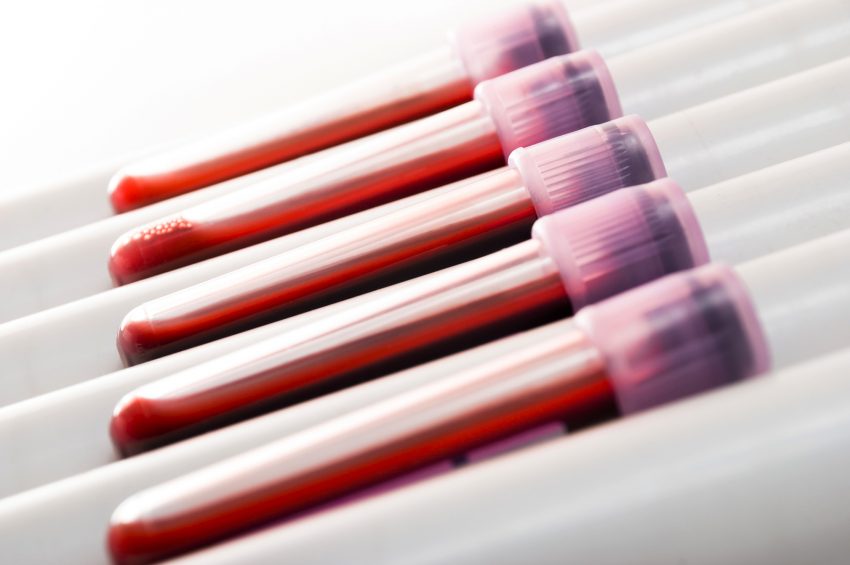
Diagnoza diabulimii przebiega podobnie jak u pacjentów z innymi postaciami zaburzeń odżywiania jak jadłowstręt psychiczny czy bulimia. W celu postawienia diagnozy i rozpoczęcia leczenia specjalista może zlecić wykonanie analizy laboratoryjnej próbki krwi żylnej. Zgodnie ze Stanowiskiem Polskiego Towarzystwa Diabetologicznego ważnymi wskaźnikami diagnostycznymi są:
- hemoglobina glikowana – alarmowa wartość wynosi więcej niż 6,5%, (48 mmol/mol),
- glukoza – alarmowa wartość na czczo wynosi 100–125 mg/dl (5,6–6,9 mmol/l), a po dwóch godzinach doustnego testu tolerancji glukozy – wartość wynosi więcej niż 200 mg/dl (11,1 mmol/l).
Poza ustabilizowaniem funkcjonowania organizmu dzięki dopasowaniu dawki insuliny konieczne jest niekiedy wdrożenie środków antydepresyjnych oraz preparatów uzupełniających powstałe w organizmie niedobory na skutek niedożywienia.
Źródła:
- D. Kułakowska, J. Jeschke, K. Kucharska, Etiopatogeneza i obraz kliniczny diabulimii, „Diabetologia po Dyplomie” 2016, nr 1, s. 28–31.
- Ma. Górska-Ciebiada, M. Barylski, M. Ciebiada, Stany nagłe w cukrzycy – cukrzycowa kwasica ketonowa i zespół hiperglikemicznohipermolalny, „Anestezjologia i Ratownictwo” 2011, nr 5, s. 327–334.
- A. Juruć, M. Kubiak, B. Wierusz-Wysocka, Psychological and medical problems in prevention and treatment of eating disorders among people with type 1 diabetes, „Clincal Diabetology” 2016, vol. 5, nr 1, s. 26–31.
- A. Araszkiewicz, E. Bandurska-Stankiewicz i in., 2021 Guidelines on the management of patients with diabetes. A position of Diabetes Poland, „Clinical Diabetology” 2021, vol. 10, nr 1.
Polecamy

Skutki otyłości u dzieci i dorosłych. Konsekwencje zdrowotne, społeczne

Lekarka przez lata zmagała się z otyłością. „Żyłam w nieświadomości, że jestem chora”

Choroba otyłościowa to globalny problem zdrowotny XXI wieku
Otyłość skrajna niesie poważne konsekwencje dla zdrowia i życia
się ten artykuł?