Dr n.med. Tadeusz Witwicki: Szkolono wszystkich, którzy się zgłaszali. Zajęcia prowadził anestezjolog, nie zabiegowiec…

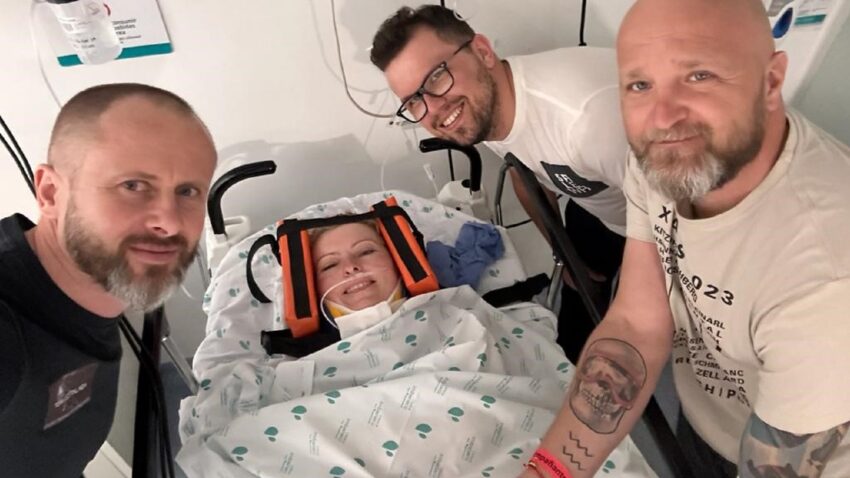
Powiększanie piersi preparatem Aquafilling bodyline reklamowano jako trwałe i bezpieczne. Wkrótce okazało się jednak, że bezpieczne wcale nie jest: skutki uboczne mogą wymagać nawet amputacji gruczołu piersiowego. Sprawę nagłośniła blogerka Anna Skura, która przeszła niedawno operację usunięcia pozostałości po nieudanym zabiegu. Co poszło nie tak i jak rozsądnie korzystać z medycyny estetycznej? Wyjaśnia dr n.med. Tadeusz Witwicki, chirurg plastyk.
„Bezpieczne i trwałe powiększanie piersi” – tak 2017 r. reklamował zabieg z wykorzystaniem preparatu Aquafilling bodyline jeden z portali medycznych. Ale już w 2018 r. Polskie Towarzystwo Chirurgii Plastycznej i Rekonstrukcyjnej i Estetycznej rozpoczyna starania o wycofanie preparatu z rynku. Powód? Coraz więcej przypadków skutków ubocznych, w tym ciężkich, nawet wymagających amputacji gruczołu piersiowego. I choć stosowanie tej metody jest dziś zabronione, wiele kobiet nadal boryka się z następstwami decyzji sprzed lat.
Sprawa stała się ostatnio głośna za sprawą blogerki i celebrytki Anny Skury, która przeszła operację usunięcia pozostałości po nieudanym zabiegu, a nawet pokazała zdjęcia swojego naznaczonego bliznami biustu. O metodach powiększania piersi, ryzyku z tym związanym oraz o konieczności zachowania zdrowego rozsądku rozmawiamy z dr n.med. Tadeuszem Witwickim, chirurgiem plastykiem z Kliniki One Clinic w Warszawie.
Dorota Zabrodzka: A miało być tak bezpiecznie… Preparat w 98 proc. składa się z wody – zapewniał dystrybutor. Co poszło nie tak?
Dr n.med. Tadeusz Witwicki: Było też 2 proc. poliamidu, który w połączeniu z wodą tworzył żel. I ten żel, niestety, po kilku latach się upłynniał i zaczynał przemieszczać w organizmie, niszcząc tkanki – spływał np. z piersi do talerza biodrowego czy do barku, z pośladka (bo stosowany był też do modelowania tej części ciała) do kolana, po drodze siejąc zniszczenie.
Co skłaniało kobiety do wyboru tej metody?
Szybkość działania – 15 minut po wstrzyknięciu Aquafillingu piersi nabierały pięknego kształtu, można było podać preparat powtórnie, żeby były jeszcze większe. Zabieg nie wymagał podania narkozy, nie trzeba było po nim leżeć, nie istniała groźba sepsy. Tymczasem poważnie poszkodowanych jest dziś ok. 50 osób. Na szczęście te przypadki są traktowane jako błąd jatrogenny, czyli spowodowany ingerencją medyczną, w związku z czym leczenie powikłań jest refundowane przez NFZ. Poszkodowanymi pacjentkami zajmuje się w Polsce Klinika Chirurgii Plastycznej w szpitalu Orłowskiego w Warszawie.
Rozumiem, że pan nie naprawiał błędów po kolegach stosujących tę metodę?
Leczenie powikłań po zastosowania Aquafillingu nie nadaje się do praktyki prywatnej. Wycina się skórę razem ze zniszczonymi tkankami, stosuje się drenaż, co wymaga wielu opatrunków, często pojawia się także konieczność przeprowadzenia kolejnych operacji.
Jak mogło się tak zdarzyć, że został dopuszczony do użytku preparat, który nie powinien być dopuszczony?
Też nad tym ubolewam, tym bardziej że Aquafilling posiadał certyfikat europejskiej komisji do spraw leków. Inny, pożałowania godny aspekt tej sprawy, to szkolenia lekarzy, którzy postanowili pracować, używając tego preparatu. Szkolenia takie organizował jego dystrybutor. Szkolono wszystkich, którzy się zgłaszali. Zajęcia prowadził anestezjolog, nie zabiegowiec… Warto zaznaczyć, że taka specjalność jak medycyna estetyczna w ogóle nie jest uznawana przez Ministerstwo Zdrowia, a powinna, bo zapotrzebowanie jest olbrzymie. Nie ma jej na uczelniach medycznych, nie istnieje jednolity program kształcenia lekarzy ją wybierających, jak to się ma miejsce w przypadku innych specjalizacji. Jest wiele prawnych niejasności związanych z zabiegami upiększającymi. Wykonywać może je w zasadzie lekarz każdej specjalności: dentysta, ortopeda. Istnieje wprawdzie kilka szkół prywatnych kształcących lekarzy w tej dziedzinie, ale nie mają one jednego, ustalonego programu nauczania ani sposobu weryfikacji wiedzy absolwentów. Jedni piszą pracę dyplomowa, inni zdają egzamin.
A jak pana zdaniem powinno wyglądać kształcenie specjalisty w tej dziedzinie?
Specjalizacja w dziedzinie chirurgii plastycznej, zajmującej się przede wszystkim chirurgią rekonstrukcyjną, np. po wypadkach, oparzeniach, chorobach nowotworowych, wadach wrodzonych, a także chirurgią estetyczną, trwa 6 lat. Lekarz ma mistrza, z którym pracuje, od którego się uczy. Najpierw prowadzący operuje, ty mu pomagasz, potem on patrzy, jak ty operujesz. Trzeba się nauczyć nie tylko teorii, ale też rzemiosła. W trakcie specjalizacji lekarz musi zdać ponad 20 kolokwiów z poszczególnych gałęzi wiedzy. Jedna z nich to właśnie chirurgia estetyczna, czyli poprawiająca wygląd. Na koniec jest egzamin praktyczny i teoretyczny, na którym wiedzę sprawdzają doświadczeni lekarze z wieloletnim stażem, z tytułami naukowymi.
Co bardzo ważne, chirurg plastyk powinien mieć też opanowaną wiedzę na temat postępowania w razie powikłań. Tego nie nauczy się na trwającym jeden lub kilka dni kursie, gdzie słyszy głównie o zaletach danego preparatu. Uważam, że zabiegów z dziedziny chirurgii estetycznej, podczas których dochodzi do głębokiej penetracji tkanek i które mają dać długotrwały efekt, nie powinni wykonywać lekarze przeszkoleni przez firmy, lecz przez doświadczonych kolegów, którzy nauczą ich, jak dawać sobie radę z powikłaniami.
”Taka specjalność jak medycyna estetyczna w ogóle nie jest uznawana przez Ministerstwo Zdrowia. Nie ma jej na uczelniach medycznych, nie istnieje jednolity program kształcenia lekarzy ją wybierających. Jest wiele prawnych niejasności związanych z zabiegami upiększającymi. Wykonywać może je w zasadzie lekarz każdej specjalności: dentysta, ortopeda...”
Rada dla pacjentek?
Można rozejrzeć się po ścianach gabinetu – może wisieć tam certyfikat potwierdzający ukończenie specjalizacji z chirurgii plastycznej czy innej dziedziny medycyny lub ewentualnie dyplom uznanej szkoły medycyny estetycznej. Ale chyba najłatwiej dzisiaj zweryfikować lekarza online, a dokładnie w rejestrze Naczelnej Izby Lekarskiej (www.rejestr.nil.org.pl). Wystarczy wpisać imię i nazwisko lekarza i od razu wiemy czy i jakie ma kompetencje w danej dziedzinie, jakie ukończył specjalizacje.
Aquafilling nie jest jedynym preparatem wycofanym z rynku. Dziś nie można także stosować w obrębie piersi wstrzyknięć żelu z kwasu hialuronowego, który przecież szybko się wchłania i szkód poważnych nie czyni.
Firma produkująca ten preparat sama wycofała się z rynku. Zgodnie z zaleceniem należało go podawać między mięsień a gruczoł piersiowy. Lekarze jednak podawali go różnie, co czasem budziło wątpliwości przy ocenie badania mammograficznego czy USG. Nie było wiadomo, czy kulista zmiana w piersi to nowotwór, czy pozostałość po wstrzyknięciu kwasu. W chwili obecnej nie ma żadnych preparatów, które można wstrzykiwać do piersi.
A własny tłuszcz pacjentki?
To nie preparat, tylko naturalna, własna tkanka, którą podajemy po odpowiednim przygotowaniu. W ciągu ponad 20 lat, bo od tylu stosowana jest ta metoda, wykonano miliony wstrzyknięć i rzadko słyszy się o skutkach ubocznych.
Ja widzę wręcz same zalety: brzuszek mniejszy, piersi większe…
Tak, ale to też jest zabieg wymagający odpowiednich kwalifikacji. Po liposukcji, która z zewnątrz wygląda na zbieg mało inwazyjny, pod skórą powstaje ogromna rana – kaniula, którą odciąga się tłuszcz, przechodzi tam tysiące razy. Rana jest tym większa, im z większej powierzchni pobieramy tłuszcz. Organizm dostaje wtedy sygnał, że nastąpił ogromny uraz i włączają się wszystkie czynniki krzepnięcia krwi, może powstać zator, co może nawet zakończyć się zgonem pacjentki. W dodatku trzeba podać jej dużą dawkę środka znieczulającego, a to również grozi powikłaniami. Dlatego taki zabieg musi odbywać się przynajmniej w warunkach sali zabiegowej.
Lekarz powinien precyzyjnie ocenić, ile tłuszczu da się pobrać z ciała pacjentki i ile należy jej podać. Średnio jest to 200-300 ml tłuszczu na pierś, który wstrzykuje się między gruczoł piersiowy a skórę i między gruczoł a mięsień. Jeśli tłuszczu poda się za dużo, „nie przeżyje” on w nowym miejscu, lecz ulegnie martwicy. Musi być rozsiany jak ziarno w ziemi, żeby dotarły do niego naczynia krwionośne, a tym samym tlen.
Efekt jest trwały?
Do pewnego stopnia. Część tłuszczu, ok. 30 proc., zawsze zanika. Czasem zanika nawet 50-70 proc. tłuszczu. Najpewniejszą i najczęściej wybieraną przez pacjentki metodą pozostaje wszczepienie implantów.
Czy w tym wypadku możemy mieć pewność, że nie trafimy w ręce lekarza wyszkolonego jedynie przez dystrybutora tych produktów?
Szanujące się firmy nie skierują swoich produktów w nieodpowiednie ręce. Owszem, prowadzą szkolenia, ale przeznaczone wyłącznie dla chirurgów plastyków i chirurgów onkologów, bowiem implanty coraz częściej są wszczepiane w trybie natychmiastowym, podczas operacji podskórnego usunięcia piersi dotkniętej nowotworem.
Jest kilka rodzajów implantów. Który z nich uważa pan za najbardziej godny polecenia?
Wszystko zależy od preferencji pacjentki i jej budowy anatomicznej. Niektóre preferują biust sterczący niczym półeczka, inne bardziej naturalny, który miękko się układa w pozycji leżącej. Dawniej wybór nie był wielki: dostępne były jedynie implanty okrągłe – płynny silikon umieszczony był w silikonowej otoczce. Potem zaczęto używać bardziej gęstego silikonu, wreszcie pojawiły się implanty anatomiczne, kształtem przypominające pierś. Przez lata eksperymentowano z różnymi wypełnieniami silikonowej otoczki: stosowano sól fizjologiczną, olej, cukry. Były nawet implanty, które same się rozprężały, gdy wniknęły do nich płyny tkankowe. Po latach je wycofano. Najdłużej stosowano te wypełnione solą, jednak były one bardzo twarde. W dodatku czasem rozszczelniały się – roztwór soli zostawał wchłonięty przez organizm, a pierś znikała… W tej chwili na całym świecie stosuje się implanty z gęstego silikonu z osłonką wielowarstwową. Firmy dbają o to, żeby mikrocząsteczki silikonu nie przenikały do organizmu, mogłyby bowiem powędrować do węzłów chłonnych i spowodować odczyn zapalny.
”Chirurg plastyk powinien mieć też opanowaną wiedzę na temat postępowania w razie powikłań. Tego nie nauczy się na trwającym jeden lub kilka dni kursie, gdzie słyszy głównie o zaletach danego preparatu”
W latach 90. pojawiały się doniesienia, że implanty mogą być przyczyną nowotworu piersi, że mogą powodować choroby z autoagresji. Jak dziś wygląda stan wiedzy na ten temat?
Po latach badań tamte zarzuty także okazały się nieprawdziwe – przeciwnie, stwierdzono nawet, że pacjentki, które mają implanty, statystycznie rzadziej zapadają na raka piersi. Stosowano wtedy głównie implanty okrągłe gładkie. Potem opracowano nowe modele – implanty z teksturowaną, chropowatą powierzchnią, okrągłe jak również anatomiczne, które dzięki niej tkwią niewzruszenie na swoim miejscu, nie obracają się i powodują mniejsze bliznowacenie. Okazało się jednak, że mogą one, za sprawą filmu bakteryjnego tworzącego się na powierzchni silikonu, drażnić tkanki. Raz na 100 tys. przypadków, najczęściej między 4. a 9. rokiem noszenia implantu, może dojść do rozwoju chłoniaka, złośliwego nowotworu. Implant trzeba usunąć wraz z otoczką tkankową, a pacjentce podać chemię. I choć zdarza się to bardzo rzadko, chirurg ma obowiązek poinformować pacjentkę o takim ryzyku. Inne skutki uboczne po wszczepieniu implantu to ryzyko pojawienia się twardniejącej blizny wokół implantu. Dobrzy producenci dają do 10 lat gwarancji, że się taka blizna nie pojawi.
Czy zwykle poleca pan pacjentce konkretną metodę, czy pozostawia wybór między implantem a wstrzyknięciem własnego tłuszczu?
Trzeba się porozumieć z pacjentką: musi ona wyartykułować, czego oczekuje, a ja przedstawić jej dostępne opcje. Zdarzają się pacjentki, które chcą mieć implanty „jak koleżanka”, ale koleżanka ma zupełnie inną figurę. Jeśli pacjentka chce powiększyć górę piersi, przybliżyć je do siebie, raczej polecam tłuszcz. Ale jeśli nie ma tkanki tłuszczowej, efektu nie będzie. Implanty dają pewniejszy wynik, choć i w tym wypadku trzeba rozsądnie wybrać ich rozmiar. Czasem metody łączymy. Gdy w grę wchodzą kwestie finansowe – jednorazowe podanie tłuszczu może być nawet o połowę tańsze niż wszczepienie implantu. Obie metody stosujemy również przy rekonstrukcji piersi po amputacji, włączając niekiedy rekonstrukcję tkankami własnymi.
A gdy zjawia się pacjentka, która pana zdaniem ma ładny biust, wcale nie wymagający korekt?
Odmawiam wykonania zabiegu. Tłumaczę, że zabieg obarczony jest pewnym ryzykiem. Że mogą wystąpić powikłania i pierś może wyglądać gorzej niż przed operacją. Traktuję pacjentkę jak kogoś bliskiego. Przecież nie zrobiłbym niepotrzebnego zabiegu ani swojej żonie, ani córce.
Polecamy

Kłucie w piersiach przy antykoncepcji hormonalnej. Co oznacza?

Ból w piersiach a menopauza. Jak radzić sobie z tą dolegliwością?

Dermabrazja na wygładzenie skóry. Efekty i skutki uboczne

„Hejt w pewnym sensie zmusza, żeby się podobać innym”. Rozmawiamy z Magdą i Piotrem Mieśnikami, autorami książki „Poprawione”
się ten artykuł?