Hipotensja – zbyt niskie ciśnienie, które utrudnia funkcjonowanie

Jeśli kiedykolwiek po nagłym zerwaniu się z miejsca dane ci było doznać nieprzyjemnych zawrotów głowy, wiedz, że była to hipotensja. Doświadczony przez Ciebie epizod, jest dla wielu osób przykrym, codziennym towarzyszem. Wiele z nich doświadcza również podobnego dyskomfortu, nawet unosząc się powoli, a niekiedy nawet pozostając w bezruchu. Jak rozpoznać hipotensję? Kiedy jest niebezpieczna i wymaga leczenia?

Nasze teksty zawsze konsultujemy z najlepszymi specjalistami
”Agnieszka Widera”
Czym jest hipotensja?
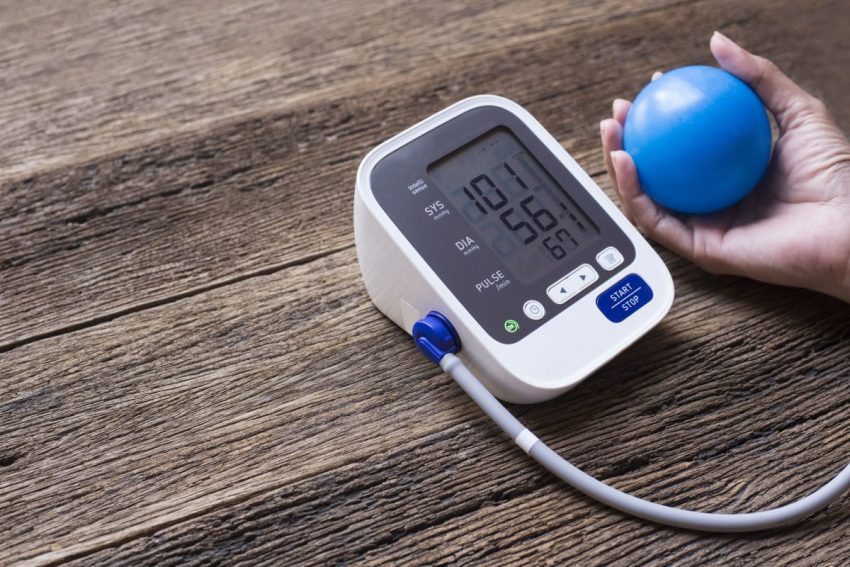
Słowo hipotensja brzmi dość enigmatycznie, jeśli jednak dowiesz się, że jest zamiennie stosowane z „niedociśnieniem”, zaczynasz przypuszczać, o jakie zaburzenie chodzi. W istocie hipotensja to zaburzenie ciśnienia tętniczego krwi. Mierząc ciśnienie, zawsze otrzymujesz dwie jego wartości: skurczową i rozkurczową. Przy wyniku 120/80 Twoje ciśnienie skurczowe wynosi 120 mmHg a rozkurczowe – 80 mmHg. W przypadku hipotensji wartości te są znacząco obniżone i wynoszą odpowiednio: poniżej 100 mmHg oraz poniżej 60 mmHg.
W kontekście ciśnienia krwi zwykle mowa jest o nadciśnieniu. W istocie jest to powszechne zaburzenie, z którym zmaga się 25-45 proc. populacji osób dorosłych. W terapii choroby wykorzystuje się leki hipotensyjne, czyli służące obniżeniu ciśnienia krwi.
Niedociśnienie, czyli hipotensja nie jest natomiast już tak często spotykanym zaburzeniem. Mowa jest o nim raczej w kontekście spadków ciśnienia u pacjentów poddawanych hemodializie (ok. 30 proc. przypadków) oraz u 30 proc. seniorów powyżej 60. roku życia, u których diagnozuje się hipotensję ortostatyczną, występująca podczas zmiany pozycji leżącej lub siedzącej na stojącą.
Jak rozpoznać hipotensję?
Hipotensja może mieć różne formy:
- pierwotną (wrodzoną),
- wtórną (związaną z chorobami współistniejącymi),
- ortostatyczną (dająca o sobie znać podczas przyjmowania pionowej pozycji).
Nie zawsze daje wyraźne objawy, wówczas nie jest problemem wymagającym interwencji specjalisty. Jeśli jednak objawy spadków ciśnienia są bardzo dokuczliwe i negatywnie wpływają na twoje codzienne funkcjonowanie, warto skonsultować problem z lekarzem. Skonstatuj się z internistą, który wystawi ci skierowanie do kardiologa (wizyta refundowana) lub zapisz się na konsultację prywatną. Typowymi objawami hipotensji są:
- zawroty głowy,
- zaburzenia koncentracji,
- ogólne osłabienie,
- stale utrzymujące się zmęczenie,
- nudności,
- bóle głowy.
Przy hipotensji ortostatycznej objawy są szczególnie wyraźne rano. Wynika to z nadciśnienia rozwijającego się w pozycji leżącej i nocnej natriurezy, czyli wydalania sodu. Symptomy niedociśnienia mogą pojawić się już w ciągu trzech minut od wstania (wczesna hipotensja ortostatyczna) albo do 40 minut (opóźniona hipotensja ortostatyczna). Zbagatelizowanie symptomów z tym związanych może doprowadzić do szeregu zaburzeń wywołanych niedokrwieniem poszczególnych tkanek:
- pogorszenia widzenia,
- bólu pod potylicą, szyi, karku, pleców,
- duszności,
- bólu dławicowego (ból klatki piersiowej wynikający z niedokrwienia mięśnia sercowego),
- omdlenia i utraty przytomności,
- ataków niedokrwiennych mózgu.
Czy leczenie hipotensji jest możliwe?
W początkowym etapie leczenia hipotensji wykorzystywane są zwykle niefarmakologiczne metody. Podstawą jest przyjmowanie większej ilości płynów (zwłaszcza podczas upałów). Zapobiega to m.in. poposiłkowym spadkom ciśnienia, ponieważ płyny wewnątrznaczyniowe zostają równomiernie (i w większej ilości) rozmieszczone. Wypicie już pół litra wody utrzymuje efekt przez półtorej godziny.
Naturalnym wsparciem w leczeniu hipotensji jest zadbanie o wyższą podaż sodu. Dobowe jego spożycie powinno wynosić 10 g. Zanim jednak wprowadzić zmiany w diecie, wykonaj kontrolne badania krwi w celu zbadania poziomu tego składnika w organizmie. Jego nadmiar jest bowiem równie niebezpieczny, jak niedobór.
Jeśli zmagasz się z niedociśnieniem, unoś się z pozycji leżącej lub siedzącej bardzo powoli. Gdy stoisz, możesz skrzyżować nogi, ponieważ podwyższa to ciśnienie o 13 mmHg. Nie zapomnij też o aktywności fizycznej, szczególne zalecane są ćwiczenia aerobowe. Jeśli dolegliwości są bardzo dokuczliwe, możesz rozważyć stosowanie pończoch uciskowych i odzieży opinającej brzuch.
Środki farmakologiczne lekarz może zalecić wówczas, gdy mimo stosowania się do opisanych wyżej zaleceń nie nastąpiła poprawa albo stan się pogarsza. Jeśli natomiast hipotensja ma związek z chorobami współistniejącymi, wówczas konieczne jest wdrożenie środków służących terapii tych zaburzeń. W pozostałych przypadkach stosowana może być terapia z wykorzystaniem:
- fludrokortyzonu,
- midodryny,
- indometacyny,
- pirydostygminy,
- erytropoetyny,
- oktreotydu,
- witaminy B12,
- droksidopa,
- kofeiny,
- wazopresyny.
Pamiętaj jednak, że sama farmakoterapia to za mało. Poza stosowaniem leków, wedle zaleceń zmień styl życia i wprowadź do codziennej rutyny niefarmakologiczne środki terapeutyczne. Tylko wówczas możesz spodziewać się wyraźnej i szybkiej poprawy.
Bibliografia:
- https://www.nfz.gov.pl/download/gfx/nfz/pl/defaultstronaopisowa/349/44/1/nadcisnienie-tetnicze-raport-nfz-2019-small.pdf [dostęp 02.05.2023].
- Sulikowska B., Marszałek A., Manitius J., Natriureza ciśnieniowa — udział śródmiąższu nerki w regulacji ciśnienia tętniczego, Nadciśnienie Tętnicze 2011, t. 15, nr 3, s. 143-154.
- Tykocki T., Guzek K., Nauman P., Hipotonia ortostatyczna i nadciśnienie tętnicze w pozycji leżącej w pierwotnych zaburzeniach autonomicznych, Patofizjologia, diagnostyka i leczenie, Kardiologia Polska 2010, nr 68, 9, 1057-1063.
Podoba Ci się ten artykuł?
Powiązane tematy:
Polecamy

Ewelina, Renata i ich serca na baterie. „Rozrusznik to mój osobisty bodyguard. Sam decyduje, kiedy się włączyć”

Nie założą cewnika, nie nakarmią sondą, nie podłączą kroplówki. Opiekunowie medyczni: „Cofniemy się z naszym zawodem o kilka kroków”

Wczesne wspomaganie rozwoju dziecka. Jak i kiedy o nie zawnioskować?

Już nie 120/80. Kardiolodzy podali nowe wytyczne w sprawie prawidłowego ciśnienia krwi
się ten artykuł?