Parestezje – jakie są ich przyczyny, objawy i możliwości leczenia?
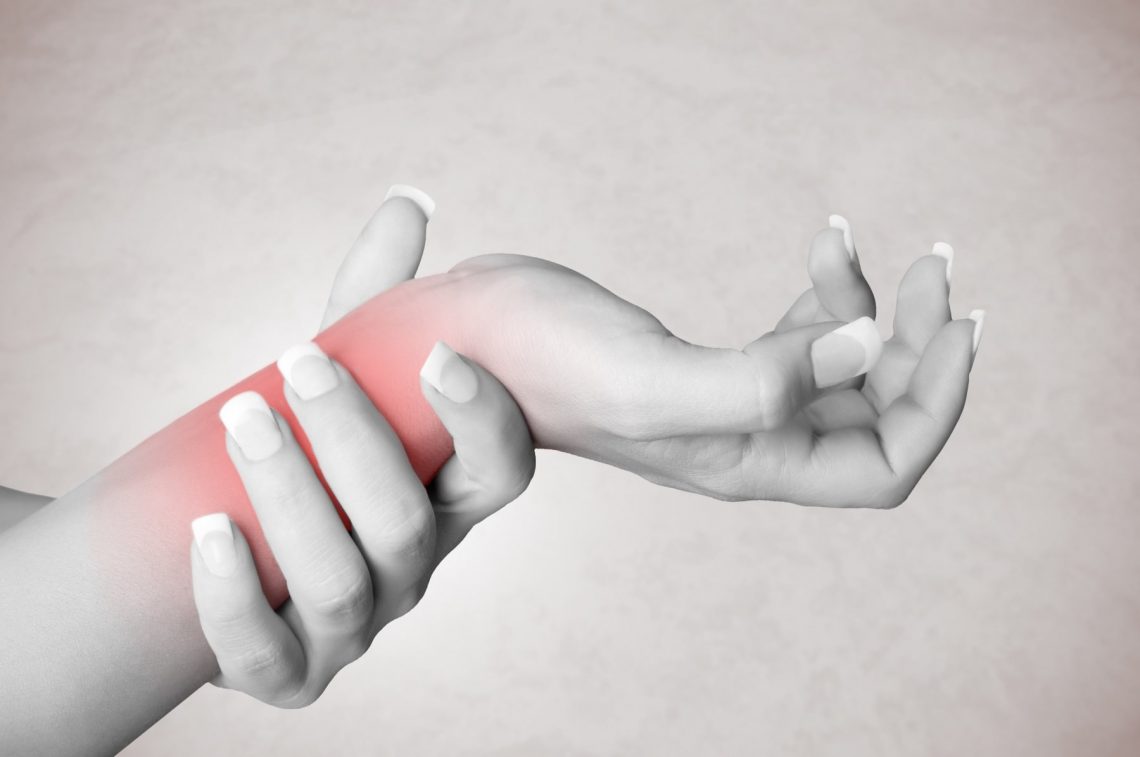
Parestezje (a inaczej czucie opaczne) jest dolegliwością odczuwaną jako mrowienie lub drętwienie. Uczucie to pojawia się nagle i równie szybko może przeminąć. Powoduje dyskomfort utrudniający codzienne funkcjonowanie.

Nasze teksty zawsze konsultujemy z najlepszymi specjalistami
”Marta Dąbrowska”
Parestezja, znana także jako czucie opaczne, to zaburzenie odczuwania na skórze kończyn, tułowia, głowy i innych miejsc, charakteryzujące się wrażeniem drętwienia, mrowienia i silnego gorąca lub zimna. Jest konsekwencją podrażnienia włókien czuciowych. Najczęściej mamy do czynienia z przejściowymi parestezjami po długotrwałym przebywaniu w niewygodnej pozycji, często podczas snu lub siedzenia (parestezje nóg). Rozwijają się one także wtórnie, na tle innych chorób, np. przy naruszeniu dopływu krwi do nerwu, zatruciu i innych stanach chorobowych. Leczenie parestezji często wymaga działania ogólnoustrojowego.
Przyczyny parestezji
Parestezja konkretnego odcinka skóry, unerwianego przez dany nerw, jest wynikiem podrażnienia tego ostatniego. Na przykład parestezje kończyn mogą wystąpić, gdy nerw ulega uciskowi przez znajdujący się w pobliżu guz. Ucisk nerwu może pochodzić również z zewnątrz, np. podczas wykonywania zastrzyku i zaciskania nerwu ramiennego opaską uciskową może wystąpić parestezja skóry dłoni i przedramienia. Może ona być też wynikiem choroby zwyrodnieniowej dysków międzykręgowych kręgosłupa, która doprowadza do ucisku korzeni nerwowych. Zjawisko parestezji występuje również w takich przypadkach jak: urazy nerwów, zapalenia naczyń krwionośnych zaopatrujących nerwy, zatrucia, cukrzyca i niedobór witamin z grupy B. Przyjmowanie niektórych leków także może wywołać parestezje.
Symptomy parestezji
Główne objawy parestezji to odczucie mrowienia lub drętwienia powierzchni skóry unerwionej przez podrażniony nerw. Najczęściej parestezja dotyka głowy, stóp, dłoni, szyi, tułowia i błon śluzowych jamy ustnej oraz języka. Jeżeli parestezji towarzyszą zmiany troficzne (przebarwienie, wypryski, owrzodzenia skóry), to wskazuje to na bardzo poważne uszkodzenie włókien nerwowych.
Leczenie parestezji
Żeby wyleczyć parestezje, konieczne jest zidentyfikowanie oraz wyeliminowanie czynnika wywołującego. Jeżeli parestezja rozwinęła się bez wyraźnego powodu, należy tym bardziej skonsultować się z lekarzem. Leczenie parestezji opiera się przede wszystkim na eliminacji czynnika drażniącego. Chory na parestezje powinien zrezygnować ze spożywania napojów alkoholowych, a także kontrolować poziom cukru we krwi. Przy podwyższonej zawartości glukozy we krwi należy przyjmować leki przeciwcukrzycowe, a także dostosować swoją dietę. Jeżeli parestezja była spowodowana przez zatrucie, przeprowadza się zabiegi detoksykacyjne, w szczególności podaje się dużo płynów oraz witamin z grupy B. W niektórych przypadkach można także nanieść maść rozgrzewającą na dotknięty obszar skóry. Jeżeli na nerw naciska guz lub inna struktura, wskazane jest chirurgiczne usunięcie nowotworu. Leczenie farmakologiczne parestezji obejmuje przyjmowanie witamin z grupy B, a także leków poprawiających właściwości reologiczne krwi (lepkość krwi): leki przeciwpłytkowe i wazoaktywne (zmieniające średnicę naczyń krwionośnych). Fizjoterapia w leczeniu parestezji może przyjmować formę terapii magnetycznej, elektroforezy oraz kąpieli i okładów błotem leczniczym.
Zobacz także
Profilaktyka parestezji
Zapobieganiu parestezji sprzyja eliminacja czynników drażniących, takich jak: alkohol, podwyższony poziom cukru we krwi, wysokie ciśnienie. Prowadzenie zdrowego i aktywnego stylu życia, wraz ze zrównoważonym i racjonalnym żywieniem, zmniejsza prawdopodobieństwo wystąpienia parestezji.
Diagnostyka parestezji
Początek diagnozowania parestezji opiera się na analizie historii chorób i dolegliwości pacjenta. Lekarz z pewnością zapyta, od jak dawna pojawiają się epizody parestezji, czy pacjent spożywa napoje alkoholowe i w jakiej ilości, czy w pracy jest on narażony na kontakt ze szkodliwymi substancjami, takimi jak metale ciężkie, rozpuszczalniki organiczne itp. Podczas przeprowadzania badania lekarz sprawdza wrażliwość skóry, a także identyfikuje obszary parestezji (odczuwania mrowienia) i obszary hipoestezji (obszary obniżonego odczuwania dotyku). W niektórych przypadkach parestezji można zauważyć blednięcie skóry, utratę włosów i spadek temperatury w danym obszarze skóry. Po zdiagnozowaniu parestezji pacjent może być poddany elektroneuromii (ENMG), czyli metodzie diagnostycznej, polegającej na rejestracji przewodzenia impulsów nerwowych przez włókna nerwowe. Metoda ta pozwala określić lokalizację, przyczynę i stopień naruszenia przewodzenia impulsów nerwowych. Główną komplikacją przy zaniedbaniu leczenia parestezji jest uszkodzenie nerwów prowadzące do drętwienia skóry.
Polecamy

Nie założą cewnika, nie nakarmią sondą, nie podłączą kroplówki. Opiekunowie medyczni: „Cofniemy się z naszym zawodem o kilka kroków”

Wczesne wspomaganie rozwoju dziecka. Jak i kiedy o nie zawnioskować?

Polskie naukowczynie opracowują rewolucyjną metodę leczenia raka jajnika. „Bardzo obiecująca”
„Gdyby pobrano organy, to byłby koniec”. W jednym szpitalu miano stwierdzić śmierć mózgu, w drugim – przywrócić do życia
się ten artykuł?