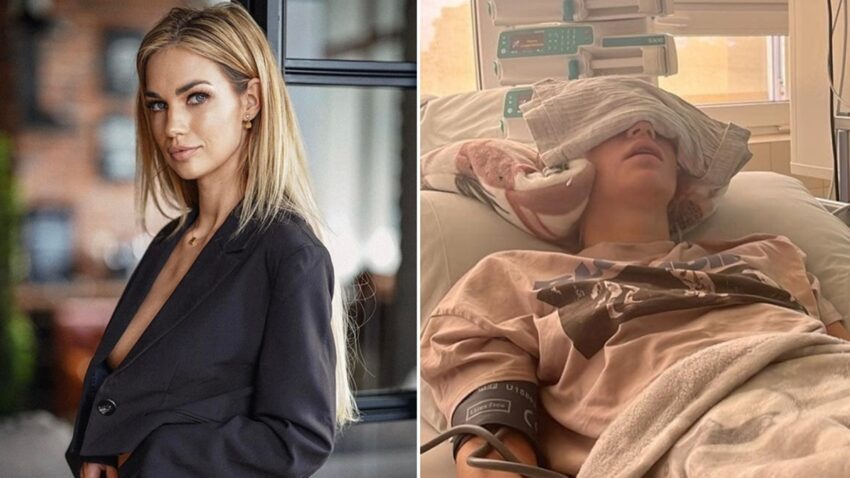
„To choroba, której reguł codziennie uczymy się na nowo”. Katarzyna Kazimierowska i jej osobista historia cukrzycy typu 1

– Ktoś powiedział, że cukrzyca typu 1 to kontrolowana spontaniczność i tak jest. Jako rodzina próbujemy przewidywać różne wydarzenia, staramy się, żeby nasze dziecko mogło żyć spontanicznie, ale to ja muszę tę spontaniczność mieć pod kontrolą – mówi Katarzyna Kazimierowska, autorka książki „Wielkie zmęczenie. Osobista historia cukrzycy typu 1”.
Jolanta Pawnik: Muszę przyznać, że twoja książka wyciągnęła mnie ze strefy komfortu. Nikt, kto nie ma blisko siebie kogoś, kto choruje, nie uświadamia sobie tego, co ta choroba ze sobą niesie. Nieustanny kontakt z krwią, mdlący zapach środków dezynfekujących, wstrętny smak insuliny, stały monitoring, odpowiedzialność za każdy kęs i każdą próbę samodzielności swojego dziecka. To faktycznie jest tak, że wasz syn i wy razem z nim, znaleźliście się na zupełnie innej planecie. Jak inną rodziną teraz jesteście?
Katarzyna Kazimierowska: Po kilku latach od diagnozy mogę powiedzieć, że jesteśmy zwykłą rodziną borykającą się z chorobą przewlekłą u dziecka. Oczywiście dla rodzin, w których dzieci biegają, kiedy chcą, jedzą, kiedy chcą i co chcą, jesteśmy pewnie rodziną zupełnie inną. W świecie innych rodzin dużo się pewnie mówi o higienie cyfrowej. Tymczasem ja jestem matką, która co chwilę zerka na telefon i to nie dlatego, że rozmowa, w której uczestniczę, jest nudna, ale dlatego, że mam tam aplikację, która wyświetla mi odczyty poziomu cukru mojego syna, który gdzieś tam biega albo właśnie jest w szkole. Gdziekolwiek by nie był, mam odczyty jego poziomu cukru i wiem, że jeśli cukier mu spada, muszę szybko oderwać go od zabawy i „dosłodzić”, czyli dać mu sok, cukierka, a czasem dużo więcej, jeśli ten cukier spada gwałtownie.
Jestem tą osobą, która nigdy nie skoncentruje się na rozmowie do końca, bo co 5-10 minut muszę sprawdzić, co się dzieje z synem, zwłaszcza jeżeli akurat jest w dużym ruchu. Muszę być złym policjantem i cały czas zakazywać: „Nie, nie możesz drugiego loda, piątej babeczki. Poczekaj z tą kanapką, bo rośnie ci cukier”. Zdrowy człowiek może zjeść wszystko i będzie miał między 80 a 100 mg/dl [miligramów na decylitr], czyli zdrowe stężenie glukozy we krwi. A moje dziecko zje cokolwiek i – bez podania insuliny – ten wynik pójdzie w górę. Muszę być matką, która powie: „Nie teraz, nie, za chwilę, może za chwilę” albo: „No dobra, zjedz, ale dodaj sobie więcej insuliny”. Tych czynności kontrolnych jest więcej, podobnie jak takich rozmów i negocjacji.
Ktoś powiedział, że cukrzyca to kontrolowana spontaniczność i tak jest. Jako rodzina próbujemy przewidywać różne wydarzenia, staramy się, żeby nasze dziecko mogło żyć spontanicznie, ale to po naszej stronie jest przewidzenie różnych wydarzeń i kontrola tej spontaniczności.
Muszę na przykład założyć, że skoro spotyka się z kolegą, to mogą wpaść na pomysł, by iść na boisko. Co trzeba zrobić, żeby mu na to pozwolić? Muszę go poprosić, żeby zadzwonił do mnie, że zamierza za chwilę kopać w piłkę, a wtedy przypomnieć, że musi ustawić tzw. tryb sportowy na pompie, (czyli tryb, w którym pompa nie podaje ustalonych dawek insuliny bazowej, tylko mniejsze) zanim zacznie grać, żeby uniknąć gwałtownego spadku cukru. Jeżeli idziemy na spacer w porze podwieczorku i wiem, że na pewno z bratem będą chcieli zjeść lody, bo jest gorąco, to też muszę to zaplanować wcześniej. Czyli pozwalam mojemu synowi na spontaniczność, ale sobie nie. Mam nadzieję, że dzięki tym układankom moje dziecko rzadko ma takie chwile, kiedy jest mną czy nami naprawdę zdołowane, że ciągle na coś mu nie pozwalamy.
I co on na to?
Jest typowym dziesięciolatkiem – dopóki rodzice nie wchodzą mu za bardzo na głowę, dopóki cukrzyca nie sprawia, że nagle nie może czegoś zrobić, czy musi zrobić coś, na co nie ma ochoty – przyjmuje świat takim, jaki jest. Syn jest z natury bardzo pogodnym chłopakiem, po pierwszych kilku miesiącach, kiedy rodzinnie oswajaliśmy chorobę, przyjął, że to jest część jego życia. Ale pewnie, kiedy będzie nastolatkiem, przyjdzie naturalny dla tego wieku bunt i niezgoda.
Jak reaguje na takie zasady twój drugi syn?
Jest młodszy, więc długo nie mógł zrozumieć, dlaczego on może zjeść cukierka albo dlaczego starszy może zjeść coś słodkiego przed spaniem, a jemu zabraniam. Nie rozumiał, dlaczego nagle musimy iść na spacer, choć on nie ma na to ochoty, ale trzeba iść ze względu na brata, bo ma wysoki cukier, a wiadomo, że spacer, bieganie, generalnie każdy wysiłek sportowy przyspiesza spadanie cukru. To są zasady takie trochę na odwrót: jesz, kiedy wcale nie chcesz, albo jesteś głodna, ale nie jesz, siadasz na ławce, kiedy inni kopią w gałę, biegasz, choć nie masz ochoty.
Nie da się tych światów pogodzić? Znam domy, gdzie ze względu na jedną osobę na dietę przechodzi cała rodzina.
Mieliśmy na początku utopijny pomysł, że wszyscy będziemy dopasowywać się do cukrzycy, że poczekamy np. z obiadem, aż synowi spadnie cukier i też będzie mógł go zjeść. Dotarło jednak do nas, że to jest nie w porządku wobec młodszego syna. Poza tym każdy z nas ma inne rytmy. Jeden lubi jeść późną kolację, drugi nie ma ochoty, mąż lubi zjeść śniadanie wcześnie rano, ja wolę zjeść później. Dlaczego musimy się dopasowywać? Staramy się oczywiście usiąść wszyscy razem do niedzielnego obiadu, obchodzimy urodziny, świętujemy, ale nie robimy zasady z codziennego wspólnego spożywania posiłków.
Uważam zresztą, że całe życie z tą chorobą polega na naginaniu się do sytuacji. Na przykład przyjeżdżamy na wycieczkę do lasu, jest piękna pogoda i nagle w aucie synowi zaczyna spadać cukier. Więc wszyscy czekamy w aucie, aż mu ten cukier odbije i będzie na tyle bezpieczny, żebyśmy mogli pobiec. Takich momentów, kiedy trzeba dopasowywać życie rodziny do poziomu glikemii jest wiele. Młodszy syn też się tego nauczył, w ogóle mam wrażenie, że wcześnie nauczył się być empatycznym i cierpliwym. Nauczył się czekać i to przekłada się na jego relacje z innymi dziećmi. Taki był też jeden z celów mojej książki – by wzmocniła nas trochę w naszej nauce zbiorowej empatii.
”Dla osób takich jak mój syn jedynym rozwiązaniem na teraz, które mogłoby poprawić mu życie, jest postęp technologii. Być może też bioniczna trzustka będzie czymś, co odmieni życie osób z CT1. Będzie wtedy „nowa rasa cukrzyków”, cytując słowa jednego z lekarzy, o których piszę w „Wielkim zmęczeniu” – kolejna nowa rasa ludzi ze sztuczną trzustką, która daje nowe, długie życie”
Jest w niej masa przykładów, że cukrzyca typu 1 wielu osobom nie przeszkodziła w realizacji marzeń i planów. Może być drogowskazem dla tych, którzy będą kształtować swoje życie z cukrzycą w pakiecie. I to nie w trybie narracji: popatrzcie, kiedyś dzieci z cukrzycą to miały gorzej, ale pokazując, że jednak można wpisać cukrzycę w swoje życie i żyć. Czy napisałaś ją dla swojego syna?
Wydaje mi się, że napisałam ją raczej dla siebie i innych rodziców, którzy przed diagnozą swojego dziecka nie wiedzieli o tej chorobie absolutnie nic. Kiedy wylądowaliśmy w szpitalu, na dzień dobry dostaliśmy podręcznik, gdzie była masa informacji o tym, jak przeliczać jedzenie na jednostki insuliny, dlaczego ważny jest wysiłek fizyczny, jak wzmacniać dziecko. Tych informacji było tak dużo, że na początku w ogóle ich nie zrozumiałam, nie wiedziałam, co mam z nimi robić, jak je poukładać. Tak jak inni złapałam za komórkę i zaczęłam szukać bardziej przystępnie przekazanych wiadomości. I przy okazji trafiłam na całą masę mitów, związanych choćby ze stereotypowym myleniem cukrzycy typu 1 z tą typu 2, które mnie bombardowały z każdej otwieranej strony. Tak, informacji jest masa, jednak wiedzę, taką rzetelną, na początku trudno jest wyłuskać.
Ale też napisałam tę książkę dla tych, którzy towarzyszą osobom z jedynką – dla znajomych, przyjaciół, partnerek, partnerów, żeby mogli lepiej zrozumieć to, z czym ich bliscy na co dzień się borykają. Żeby mieli w sobie ciekawość i cierpliwość. I siłę, którą mogą dodatkowo ich wzmacniać.
Wyobrażasz sobie, co by było, gdyby wasz syn został zdiagnozowany 100 lat temu, nawet 30 lat temu?
Gdyby mój syn zachorował 100 lat temu, nie miałby penów, nie mielibyśmy wiedzy, co oznacza życie z cukrzycą typu 1, oprócz tego, że w jakiś niejasny sposób trzeba się nakłuwać wielkimi igłami. 30 lat temu nie miałby nic poza kupionym za duże pieniądze penem i może jakimś starym modelem glukometru. Kiedy w 2020 roku wychodziliśmy z diagnozą ze szpitala, pani profesor powiedziała, że nie wypuści nas, dopóki nie założymy aplikacji na telefon, dzięki której będziemy mogli zdalnie monitorować jego poziom cukru i decydować, czy możemy wypuścić go do szkoły, na boisko czy do kolegów. Kiedyś to było nie do pomyślenia.
Teraz praktycznie co pół roku czytam o coraz mniejszych sensorach, coraz nowocześniejszych pompach, coraz lepszych penach czy smartpenach. Są peny, które zapisują dokładną datę i godzinę wkłucia, dawkę i poziom cukru. Postęp w tej dziedzinie jest ogromny. Żałuję, że dla wielu osób te nowości przyszły za późno, bo już zdążyły się u nich rozwinąć powikłania cukrzycowe. Ale też wiele osób dorosłych nie może sobie na te nowinki technologiczne pozwolić, bo nie są refundowane. I to powinno się zmienić jak najszybciej.
Trzeba przyznać, że opowieści twoich bohaterów, którzy zachorowali w latach 60. czy 70. ubiegłego wieku, są szokujące. Poza oczywistymi problemami z codziennym funkcjonowaniem, praktycznie wszyscy byli w tej chorobie bardzo samotni. Czytam, że pierwsza przyszpitalna grupa wsparcia terapeutycznego dla osób z cukrzycą typu 1 powstała w Krakowie dopiero kilka lat temu.
Starałam się pokazać, że mimo technologicznych osiągnięć i coraz większej wiedzy o tej kondycji, równie ważne jest wsparcie psychologiczne. Zagraniczne standardy są takie, by przy każdej osobie z chorobą przewlekłą był zespół multidyscyplinarny. U nas mówi się o tym, ale wciąż brakuje zmian systemowych, które wspierałyby osobę z „jedynką” pod kątem psychologicznym czy na przykład – co dotyczy osób z każdym typem cukrzycy, u których rozwija się tzw. zespół stopy cukrzycowej – w postaci zespołu złożonego z kilku lekarzy: diabetologa, podologa, chirurga, by włożyć maksymalny wysiłek w uratowanie kończyny.
W swojej książce opisujesz działania doktor Aliny Margolis, która była chyba pierwszą lekarką zajmującą się dziećmi z cukrzycą typu 1.
Mam jej poradnik wydany w latach 70., gdzie rysowała tabelki z wykresami, tłumaczyła, co oznacza dany poziom cukru i co wtedy zrobić. Ale pisała też, i to było naprawdę wyjątkowe w tych czasach, żeby do dziecka podchodzić czule, starać się rozumieć jego potrzeby i cały czas mieć w pamięci jego trudną sytuację.
Alina Margolis doprowadziła do powstania sanatoriów dla dzieci z cukrzycą typu 1. Idea sama w sobie wspaniała, jednak w PRL-owskim wydaniu to był koszmar.
Ona przeniosła wzorzec sanatoryjny stosowany we Francji. W modelu idealnym to wyglądało dobrze, pewnie w wielu miejscach na świecie nawet bardzo dobrze działało. U nas w latach 70., 80, 90. ubiegłego wieku chwalebna teoria rozminęła się z praktyką. Świadczą o tym zresztą okropne wspomnienia z sanatorium, którymi podzielili się ze mną ich rozmówcy, ówcześni uczestnicy turnusów sanatoryjnych między innymi w Rabce.
Twoja książka to także opowieść o lekarzach, pionierach leczenia tej choroby w Polsce, ale też o przypadkach powikłań, które wyniknęły z obrażania się na lekarzy i o braku umiejętności przekazania choremu wiedzy, która go nie przerazi. Dla wielu osób rozmowy z lekarzem były traumatyczne.
Na szczęście to się zmienia. Mamy nowe pokolenia diabetologów, którzy traktują pacjenta po partnersku. Prof. Leszek Czupryniak mówi na przykład, że to pacjent jest ekspertem od swojej choroby, a rolą lekarza jest towarzyszenie mu w niej i doradzanie. Z przeprowadzonych przeze mnie rozmów wynika też, że pacjenta najlepiej zrozumie lekarz, który ma tę samą chorobę, bo dokładnie wie, z jakimi wyzwaniami boryka się chory – sam ma wzloty i upadki. Wspomniałyśmy wcześniej o dr hab. Katarzynie Cyrance, która zachorowała 30 lat temu i najlepiej wie, czego osobie z CT1 potrzeba najbardziej. To to ona stworzyła sekcję psycho-diabetologiczną i stanęła na jej czele w Polsce.
Rozmawiałam też o tym z prof. Przemysławą Jarosz-Chobot, która prowadzi pewną ręką oddział diabetologiczny w Samodzielnym Szpitalu Klinicznym nr 6 Śląskiego Uniwersytetu Medycznego w Katowicach, Górnośląskie Centrum Zdrowia Dziecka im. Jana Pawła II. Powiedziała, że bardzo się stara tak dobierać zespół, by wśród diabetologów pracujących z dziećmi znalazły się także osoby z cukrzycą typu 1. I rzeczywiście, w tym zespole, który poznałam, są lekarze-rezydenci i młodzi lekarze na praktykach z CT1. Oni naprawdę rozumieją, co się dzieje z człowiekiem, któremu coś w tej chorobie nie wychodzi.
”Takich momentów, kiedy trzeba dopasowywać życie rodziny do poziomu glikemii, jest wiele. Młodszy syn też się tego nauczył, w ogóle mam wrażenie, że wcześnie nauczył się być empatycznym i cierpliwym. Nauczył się czekać i to przekłada się na jego relacje z innymi dziećmi. Taki był też jeden z celów mojej książki – by wzmocniła nas trochę w naszej nauce zbiorowej empatii”
Opisujesz historie bólu, wyrzeczenia, wypalenia i poczucia winy rodzin dzieci z cukrzycą typu 1. To bardzo trudne emocje.
Jeśli chodzi o diagnozę, to w przypadku cukrzycy typu 1 poczucia winy nie ma, bo ta choroba po prostu się wydarza i nie jest kwestią stylu życia czy złego odżywiania. Nie jest też kwestią dziedziczenia – jedynie w pewnym procencie dziedziczymy skłonności do chorób autoimmunologicznych.
Poczucie winy rodzi się wtedy, kiedy idziemy do lekarza, wyniki są niedobre i lekarz mówi: nie przypilnowała pani dziecka. To jest bardzo obciążające, bo obie strony chcą dla tego dziecka tego samego – dobrego poziomu wyrównanej glikemii, a w przyszłości życia bez powikłań. Tylko że bardzo trudno jest to osiągnąć i bardzo trudno jest codziennie pilnować się tak, by wyniki były idealne. Wiele tu też zależy od lekarza, od tego, jak będzie rozmawiał.
Oczywiście inaczej rozmawia się z matką kilkulatka, który chodzi do przedszkola i ona nie pilnuje, czy on coś tam podjada, inaczej z nastolatkiem, który przechodzi okres buntu i wyparcia choroby, a jeszcze inaczej z młodym dorosłym, któremu można wprost powiedzieć, co się wydarzy, jeśli będzie sobie pozwalał na częste wpadanie w hiperglikemię (długo utrzymujący się wysoki poziom stężenia glukozy we krwi). Każdy żyje z poczuciem winy, że czegoś nie dopilnował, o czymś zapomniał. To jest wbudowane w życie.
We mnie poczucie winy jest obciążone strachem o przyszłość. Mam kontakt z kilkoma mamami dzieci z CT1. Jedną poznałam w szkole, bo ma dziecko w tym samym roczniku, ale w innej klasie, więc często się widujemy. Tak naprawdę nasze spotkania polegają głównie na wylewaniu frustracji. Bo komu mamy to powiedzieć? Kto nas lepiej zrozumie niż osoba, która ma na co dzień tak samo? Ja ją doskonale rozumiem, bo jestem w stanie wyobrazić sobie jej stres, który się przekłada na gigantyczne zmęczenie i obciążenie także innymi sprawami, zawodowymi, domowymi. Czasami ona nie przyzna się do czegoś lekarzowi, bo ją ochrzani, a powie mi, bo łączy nas to samo doświadczenie.
Bardzo sobie cenię grupy wsparcia, np. na Facebooku, bo są to miejsca, gdzie zawsze ktoś jest, można zadać każde pytaniem, gdzie ludzie wylewają swoje żale i znajdują takich, którzy ich doskonale rozumieją. W pierwszym-drugim roku życia z cukrzycą często nie spałam po nocach, bo pilnowałam spadków cukru i widziałam, jak o drugiej w nocy jakaś mama pytała, czy ktoś może jeszcze nie śpi, bo ma pytanie albo chce się pożalić. Bardzo często ja byłam tą osobą, która nie spała, i rozmawiałyśmy.
To wszystko jest bardzo, bardzo trudne, ale trzeba z tym żyć. Każda cukrzyca jest inna i u każdego inaczej przebiega. To choroba, której reguł uczymy się codziennie na nowo, bo nic nie jest takie samo, nawet jeśli my zachowujemy się tak samo.
Wydaje mi się, że jest coraz więcej zachorowań na cukrzycę. O cukrzycy typu 2 już mówi się, że jest już chorobą cywilizacyjną, przypadków tej typu 1 także przybywa.
Zachorowania rosną. Statystyki może aż tak wyraźnie tego nie pokazują, ale rzeczywistość szpitalna już tak. Oddziały są pełne zwłaszcza jesienią, zimą i wiosną, bo niekiedy infekcja jest triggerem, który uruchamia agresję organizmu na trzustkę. Kiedy wylądowaliśmy w szpitalu, dostaliśmy łóżko w dużej, wygodnej sali, ale gdy wychodziliśmy, dzieci leżały na korytarzach, bo wszystkie sale były pełne. Taki był wysyp świeżych diagnoz.
Czytam, że naukowcy są coraz bliżej leku z komórek macierzystych. Wierzysz w to, że twój syn dostanie lek?
Coś, co obudzi jego trzustkę? Jego trzustki już nic nie obudzi, ona nie produkuje insuliny. To wielkie zadanie dla przyszłych pokoleń, czy można zapobiec degradacji trzustki, czyli podać coś, co tę degradację bardzo opóźni albo jej zapobiegnie. Być może za kilka dekad takie terapie będą możliwe. Dla osób takich jak mój syn jedynym rozwiązaniem na teraz, które mogłoby poprawić mu życie, jest postęp technologii. Być może też bioniczna trzustka będzie czymś, co odmieni życie osób z CT1. Będzie wtedy „nowa rasa cukrzyków”, cytując słowa jednego z lekarzy, o których piszę w „Wielkim zmęczeniu” – kolejna nowa rasa ludzi ze sztuczną trzustką, która daje nowe, długie życie.
Katarzyna Kazimierowska (ur. 1979), dziennikarka. Redaktorka prowadząca i sekretarzyni redakcji miesięcznika „Pismo. Magazyn Opinii”. Autorka cyklu rozmów Strategie przetrwania, a także książek Życie. Strategie przetrwania oraz Wielkie zmęczenie. Osobista historia cukrzycy typu 1. Na planecie CT1 od czterech lat.
Polecamy

Skutki otyłości u dzieci i dorosłych. Konsekwencje zdrowotne, społeczne

Lekarka przez lata zmagała się z otyłością. „Żyłam w nieświadomości, że jestem chora”

Grzeczne z konieczności, chore ze złości. Dlaczego tak wiele kobiet cierpi na choroby autoimmunologiczne?

Choroba otyłościowa to globalny problem zdrowotny XXI wieku
się ten artykuł?